„Na przebieg porodu wywiera wpływ wiele czynników, ale żaden w takim stopniu, jak sama matka” (D. Baird)
Większość z pacjentów jest świadoma tego, czym jest cukrzyca, a tym bardziej - czym jest ciąża. Natomiast podejrzewam, że o cukrzycy ciążowej słyszało niewielu. Warto się nią zainteresować, zwłaszcza jeśli planujemy potomstwo. Jest to bowiem najczęstsze metaboliczne powikłanie ciąży, a na przestrzeni ostatnich lat jej występowanie wzrasta. Szacuje się że może dotyczyć nawet co 10 ciężarnej. [1,2] Z czego to wynika? Po pierwsze - coraz później zachodzimy w ciążę. Po drugie - kilka lat temu zmieniły się kryteria diagnozowania tej jednostki chorobowej. Po trzecie (i najważniejsze) - odpowiada za to rosnąca liczba przypadków nadwagi i otyłości, która znacznie zwiększa ryzyko cukrzycy ciążowej. [1]
Poniższy artykuł składa się z trzech sekcji:
- Cukrzyca ciążowa - skąd się bierze i do czego prowadzi
- Diagnostyka - jak wykrywa się cukrzycę ciążową
- Mam cukrzycę ciążową - co dalej?
1. Cukrzyca ciążowa - skąd się bierze i do czego prowadzi
Cukrzyca - co to właściwie jest?
Cukrzycę definiuje się jako grupę zaburzeń metabolicznych, które łączy jedna cecha - hiperglikemia (niebezpiecznie wysoki poziom glukozy we krwi). Jest ona spowodowana niedoborem insuliny - hormonu wydzielanego przez trzustkę, który obniża poziom glukozy we krwi. [3]
Spróbujmy zrozumieć to krok po kroku na podstawie poniższego rysunku.

Schemat prawidłowej regulacji poziomu glukozy we krwi po posiłku.
Jak rozwija się cukrzyca?
Zacznijmy od początku. Spożywany pokarm ulega trawieniu (rozłożeniu - m.in do glukozy). Następnie jest wchłaniany z jelit do naczyń krwionośnych - czyli do krwi. Krew jest jedynie środkiem transportu, ma dostarczyć glukozę do komórek (mięśni, wątroby, serca itd.), aby mogły czerpać z niej energię.
Można ten proces porównać do podróży samolotem. Wyobraźmy sobie glukozę jako pasażerkę lecącą do innego kraju. Wsiada na pokład, leci w przestworzach i w końcu musi wylądować. Jednak nie zostanie wpuszczona do obcego państwa bez paszportu. Insulina jest dla glukozy takim właśnie “dokumentem”. Dzięki insulinie glukoza może dostać się z krwi do komórek.
Sytuacja może się skomplikować na dwa sposoby:
- kiedy dojdzie do niedoboru insuliny (przez uszkodzenie komórek beta w trzustce, które ją produkują - może to być spowodowane np. przez proces autoimmunologiczny);
- kiedy komórki zaczną słabiej reagować na insulinę (staną się insulinooporne) i mimo jej obecności, nie będą “wpuszczać” glukozy do środka (często insulinooporność rozwija się przy nadmiernej masie ciała).
Obie te sytuacje powodują wysoki poziom cukru we krwi (hiperglikemię). Glukoza nie może się po prostu z tej krwi “wydostać”. Przedłużanie się stanu hiperglikemii jest dla organizmu niebezpieczne- prowadzi do uszkodzeń naczyń krwionośnych, serca, nerek, uszkodzenia wzroku, nerwów, zaburzeń gospodarki wodnej i wielu innych negatywnych konsekwencji. [4]
Czym jest cukrzyca ciążowa?
Według definicji, jest to cukrzyca, którapojawia się po raz pierwszy dopiero w ciąży i zwykle ustępuje po porodzie. [3]
Moglibyśmy zadać sobie pytanie, dlaczego akurat w ciąży wyróżnia się szczególny typ cukrzycy? W tym czasie dochodzi do wielu zmian w funkcjonowaniu organizmu kobiety, które z jednej strony mają na celu przystosowanie się do zupełnie innego stanu, a z drugiej strony mogą powodować szereg zaburzeń.
Hormony produkowane przez łożysko (m.in. estrogeny i progesteron) działają przeciwstawnie do insuliny. Z tego powodu trzustka zaczyna wydzielać jej coraz więcej, a komórki stają się na nią mniej wrażliwe (czyli insulinooporne, w ciąży jest to zjawisko fizjologiczne - prawidłowe). Jednak nic nie dzieje się bez powodu - dzięki tym zmianom organizm kobiety wykorzystuje mniejsze ilości glukozy, pozostawiając tym samym pewne jej ilości dla rozwijającego się dziecka.
U niektórych kobiet proces ten jest zbyt intensywny i rozwija się cukrzyca. Zjawisko insulinooporności jest spotęgowane u kobiet otyłych. Stanowią one grupę ryzyka wystąpienia cukrzycy ciążowej. Stąd jeśli jeszcze przed poczęciem będziemy mieć spory “zapas” tkanki tłuszczowej, to ryzyko cukrzycy ciążowej będzie większe.[4]
Czy cukrzycę da się odczuć?
O ile objawy cukrzycy są typowe (częste oddawanie moczu, silne pragnienie itd.), o tyle cukrzyca w ciąży jest zwykle bezobjawowa, dlatego aby wykryć ewentualne nieprawidłowości wykonuje się badania przesiewowe wśród wszystkich ciężarnych. [2]
Czym grozi niekontrolowana cukrzyca ciążowa
Nieprawidłowa gospodarka węglowodanowa u kobiety ciężarnej jest niebezpieczna w dwojaki sposób - zarówno dla niej jak i (a nawet szczególnie) dla jej dziecka. Rozwijający się płód jest bardzo wrażliwy na wahania poziomu glukozy we krwi. Cukrzyca ciążowa może prowadzić do przedwczesnych porodów, niedotlenienia płodu, wad rozwojowych u dziecka, a nawet do zgonu wewnątrzmacicznego. Dodatkowo kobieta u której wystąpiła cukrzyca ciążowa, ma znacznie większe ryzyko, że zachoruje na cukrzycę typu 2. w przyszłości (ponad 50%!). [2]
Co istotne cukrzyca ciążowa ma bardzo duży wpływ nie tylko na rozwój dziecka w okresie płodowym, ale także na jego stan zdrowia już po urodzeniu. Takie noworodki mają większe ryzyko wystąpienia w przyszłości otyłości, chorób układu krążenia i cukrzycy typu 2. [3,4]
Najczęstszym powikłaniem u kobiet chorujących na cukrzycę ciążową jest makrosomia, czyli masa dziecka powyżej 4200g. Duża masa urodzeniowa dziecka 10-krotnie częściej występuje u kobiet z cukrzycą ciążową. O ile sama cukrzyca ciążowa nie jest wskazaniem do cięcia cesarskiego, to już duża masa dziecka owszem. [5,6]
2. Diagnostyka - jak wykrywa się cukrzycę ciążową
Już na pierwszej wizycie u ginekologa, lekarz zleca badanie poziomu glukozy we krwi na czczo. Jego prawidłowa wartość powinna wynosić poniżej 92mg/dl. Jeśli poziom glukozy wyniesie 92-125mg/dl,należy pilnie wykonać doustny test obciążenia glukozą (OGTT - Oral Glucose Tolerance Test). W przypadku wyniku powyżej 125mg/dl powtarza się badanie glukozy na czczo, OGTT jest niewskazane (ze względu na dużą dawkę czystej glukozy podawaną podczas badania, co przy tak wysokim poziomie glukozy na czczo może spowodować silną hiperglikemię). W każdym z tych przypadków, jeśli kolejne badania wykażą wyniki nieprawidłowe, pacjentka jest kierowana do specjalistycznej poradni zajmującej się leczeniem cukrzycy.
Jeśli wartość glukozy na czczo będzie prawidłowa, wykonuje się doustny test obciążenia glukozą (OGTT) pomiędzy 24. a 28. tygodniem ciąży. [7,8]

Schemat postępowania w diagnostyce cukrzycy ciążowej.
U pewnej grupy pacjentek, niezależnie od wyniku pomiaru glukozy na czczo, zlecany jest wyżej wspomniany doustny test obciążenia glukozą (OGTT). Takie postępowanie obejmuje kobiety m.in.:
- po 35. roku życia,
- z nadwagą lub otyłością,
- z występującym nadciśnieniem tętniczym,
- które w przeszłości rodziły dzieci o dużej masie ciała (>4kg),
- u których w poprzednich ciążach wystąpiła cukrzyca,
- u których w rodzinie występowała cukrzyca typu 2,
- chorujące na zespół policystycznych jajników. [3,7,8]
Doustny test obciążenia glukozą (OGTT) - z czym to się je?
Na czym polega kilkukrotnie już wspomniany doustny test obciążenia glukozą?
Do laboratorium należy przyjść na czczo - od ostatniego posiłku powinno minąć co najmniej 8 godzin. Pobierana jest krew, a następnie należy wypić roztwór glukozy (75g w 250-300ml). Mamy na to około 5 minut. Wydaje się, że to sporo czasu na wypicie szklanki wody z cukrem? Niestety, napój jest tak słodki (to około 15 łyżeczek cukru w szklance), że niekiedy zdarza się, iż pacjentki nie są w stanie go wypić.
Jeśli uda nam się wypić roztwór, to kolejne 2 godziny siedzimy (nie spacerujemy!) w laboratorium, ponieważ krew jest pobierana po 60 i 120 minutach od zażycia glukozy. Absolutnie nie wolno spożywać w tym czasie żadnych pokarmów. [9,10]
Kiedy stwierdzamy cukrzycę ciążową?

Cukrzycę ciążową stwierdzamy, jeśli wystąpi chociaż jedna z trzech sytuacji [7,8]:
3. Mam cukrzycę ciążową - co dalej?
Wysokie poziomy glukozy we krwi (hiperglikemia) w ciąży mogą przyczyniać się do powikłań u ciężarnej i u dziecka oraz negatywnie wpływają na dalszy jego rozwój. Należy zatem doprowadzić do prawidłowych wartości glukozy we krwi, czyli optymalizacji kontroli glikemii. Aż u 90% kobiet z cukrzycą ciążową wystarczającą metodą terapii jest włączenie odpowiedniej diety! Terapię farmakologiczną wprowadza się dopiero w przypadku, kiedy zmiana nawyków żywieniowychnie przynosi oczekiwanych rezultatów. Jedynym lekiem, który obniża poziom glukozy we krwi i może być stosowany u kobiet ciężarnych jest insulina. [11]
Niezastąpiona dieta
Dieta dla kobiety z cukrzycą ciążową jest niejako połączeniem diety cukrzyka i diety kobiety ciężarnej. Trzeba uczciwie przyznać, że nie różni się ona znacząco od tego, jak powinna się odżywiać zdrowa kobieta w ciąży, tak samo jak dieta cukrzyka nie różni się znacząco od diety zdrowego człowieka.
Liczba posiłków i kaloryczność diety
Zaleca się, aby kobieta z cukrzycą ciążową spożywała 6 posiłków w ciągu dnia, rozłożonych na 3 posiłki główne (śniadanie, obiad i kolacja) i 3 drobniejsze.
Szczególnie ważny jest tak zwany posiłek nocny - między 22.00 a 22.30, ponieważ spożycie go chroni kobietę ciężarną przez gwałtownym spadkiem glukozy we krwi w nocy. Powinien dostarczać około 25g węglowodanów złożonych. [11]

Produkty, które zawierają 25 gram węglowodanów złożonych.
Pory posiłków mogą być następujące:
- śniadanie - 8:00
- przekąska - 10:30
- obiad - 13:30
- podwieczorek - 16:30
- kolacja 19:00
- posiłek nocny 22:00
Kaloryczność diety jest zależna przede wszystkim od masy ciała kobiety przed ciążą. Zakłada się, że średnie zapotrzebowanie wynosi około 30 kalorii na każdy kilogramnależnej masy ciała przed ciążą. To oznacza, że jeśli nasza masa ciała przed ciążą była prawidłowa (mieściła się w zakresie BMI 18,5 - 24,9) to wystarczy pomnożyć ją 30-krotnie i otrzymamy nasze zapotrzebowanie kaloryczne. Dodatkowo dodajemy:
- w II trymestrze 360 kalorii do dziennego zapotrzebowania,
- w III trymestrze 475 kalorii do dziennego zapotrzebowania.
Tutaj warto zwrócić uwagę na to, że zapotrzebowanie kaloryczne kobiety ciężarnej wcale nie wzrasta znacząco.Wręcz w pierwszym trymestrze w ogóle się nie zmienia. Dodatkowe 360 kalorii w II trymestrze to jedna przekąska więcej w ciągu dnia (np. mały kubeczek jogurtu i garść orzechów), a 475 kalorii to dodanie do tej przekąski owocu. Także pamiętajmy, kobieta w ciąży nie je za dwóch!
Przedstawiając to na konkretnym przykładzie: zapotrzebowanie energetyczne kobiety o wzroście 170cm, która przed ciążą ważyła 60 kilogramów (BMI = 20,8), będzie wynosiło 60*30 = 1800 kcal w pierwszym trymestrze, 2160 kcal w II trymestrze i 2275 w III trymestrze ciąży.
Są to zalecenia wyjściowe, przy ustalaniu zapotrzebowania kalorycznego bierze się pod uwagę szereg dodatkowych czynników takich jak wiek, poziom aktywności fizycznej, rodzaj wykonywanej pracy, styl życia itd. [12,13,14]
Rzecz ma się inaczej, jeśli przed ciążą masa ciała nie była prawidłowa. U kobiet z niedowagą przed ciążą rekomendowane jest 35-40 kalorii na kilogram masy ciała, a z nadwagą lub otyłością około 25 kalorii na kilogram masy ciała. Ma to na celu zapewnienie prawidłowego przyrostu masy ciała w ciąży. Ile wolno nam przybrać? To również zależne jest od wyjściowego BMI, co przedstawia poniższa tabela.
| BMI przed ciążą | Zalecany przyrostmasy ciała w ciąży |
| < 19,8 | 12,5 -18,0 kg |
| 19,8 - 26,0 | 11,4 - 15,9 kg |
| 26,1 - 29,0 | 6,5 - 11,4 kg |
| > 29 | poniżej 7 kg |
Upraszczając - jeśli zaczynamy z “zapasem”, to zaleca się, aby przybrać w ciąży mniej.
Węglowodany
Bardzo ważnym składnikiem pokarmowym są węglowodany, ponieważ stanowią podstawę diety i dostarczają największej ilości energii. Kobieta z cukrzycą ciążową powinna zwrócić na nie szczególną uwagę, bowiem to właśnie węglowodany w największym stopniu wpływają na poziom glukozy we krwi.
Gdzie znajdują się węglowodany? Przede wszystkim w pieczywie, ryżu, kaszach, makaronach, ziemniakach, mąkach, płatkach, słodyczach, cukrze, a także w owocach i przetworach owocowych. Nie wspominam o tym bez powodu. Nie jest to wiedza powszechna i oczywista. Zdarzało mi się słyszeć od pacjentów, że ich sposobem na redukcję masy ciała jest wykluczenie z diety węglowodanów. Jednak nieświadomie rezygnowali tylko z ich części (na przykład ziemniaków i pieczywa), a na śniadanie dalej jedli owsiankę z dżemem.
Zgodnie z zaleceniami Polskiego Towarzystwa Diabetologicznego, kobieta ze stwierdzoną cukrzycą ciążową powinna spożywać do 180 gram węglowodanów. Przykładowo - jedna grubsza kromka ciemnego pieczywa dostarcza około 20g węglowodanów. Jednak znaczenie ma nie tylko ilość, ale też (a nawet przede wszystkim) - jakość. [11]
Do prostego sklasyfikowania węglowodanów na “te dobre” i “te złe” służy indeks glikemiczny.Produkty o wysokim indeksie (powyżej 50) będą powodowały gwałtowny wzrost poziomu glukozy we krwi. Te o niskim i średnim indeksie (do 50) będą wolniej trawione, dzięki temu poziom glukozy we krwi będzie rósł wolniej. Nie osiągnie też wtedy tak wysokich wartości. Obrazuje to poniższy wykres.
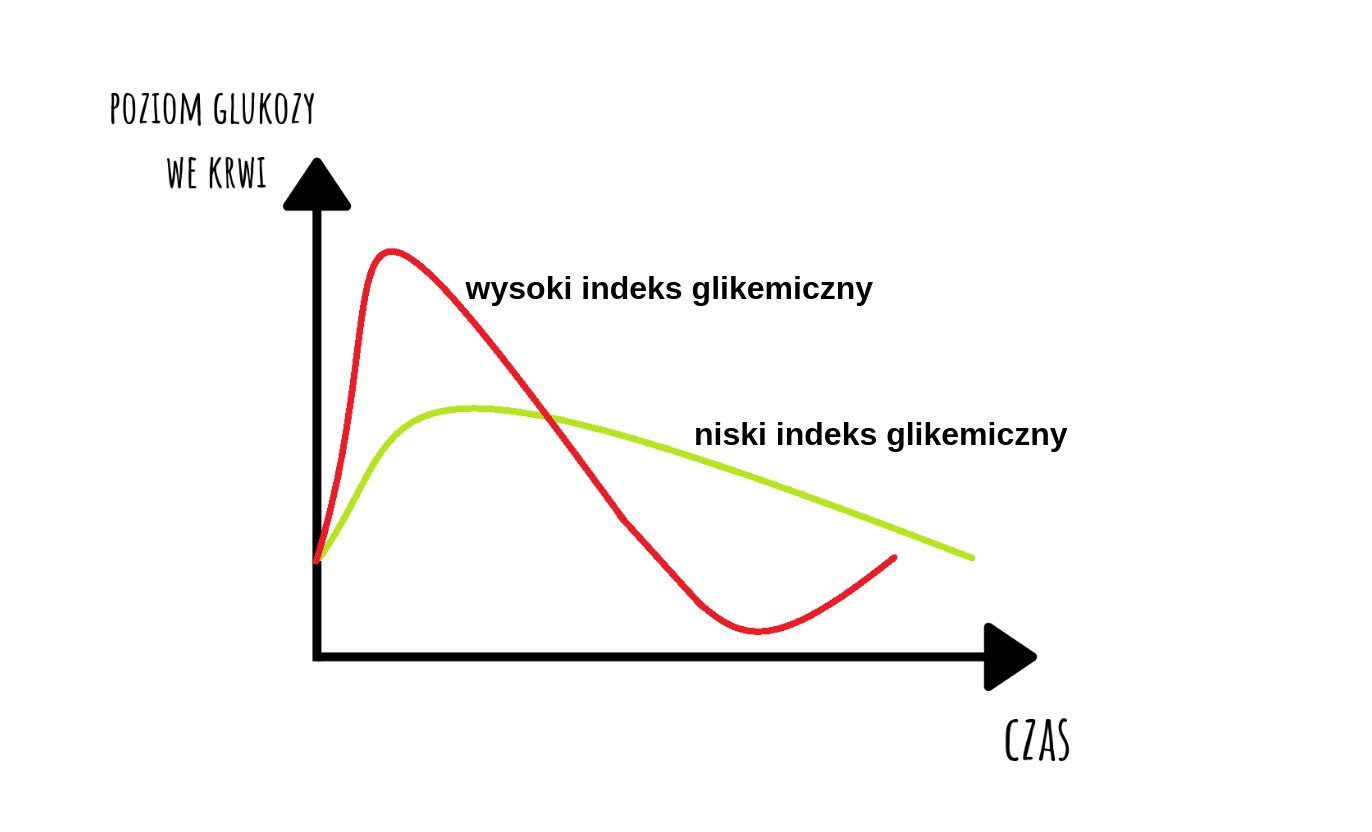
Wpływ indeksu glikemicznego na poziom glukozy we krwi.
Produkty o wysokim indeksie glikemicznym to między innymi: pszenne pieczywo i makarony, ziemniaki, biały ryż, kasza kuskus i manna, płatki kukurydziane, słodzone dżemy, słodycze, soki, owoce z puszki, cukier i miód.
Niski i średni indeks glikemiczny posiadają produkty takie jak: ciemne, razowe pieczywo, grube kasze (gryczana, pęczak, bulgur), ryż basmati, brązowy, dziki, makaron sojowy, ryżowy, z pszenicy durum lub pełnoziarnisty, surowe warzywa i większość surowych owoców.
Wszystkie produkty, które nie zawierają węglowodanów (lub zawierają ich znikome ilości), czyli produkty białkowe i tłuszczowe, będą miały niski indeks glikemiczny - jaja, mięso, ryby, sery, orzechy, oleje i masło.
Na indeks glikemiczny ma również wpływ to, jak przygotujemy swój posiłek. Rozgotowywanie makaronu czy kaszy nie będzie najlepszym pomysłem. Zaleca się, aby produkty zbożowe gotować “al dente”. Ograniczamy także smażenie, a zwłaszcza panierowanie mięsa, ryb czy warzyw. Owoce warto jeść ze skórką, a warzywa jak najczęściej w postaci surówek czy sałatek - bez obróbki kulinarnej. [15]
O ile owoce stanowią dla nas cenne źródło witamin i minerałów, o tyle trzeba pamiętać, że zawarte w nich naturalnie występujące cukry nie będą obojętne dla organizmu. Warto ograniczyć się do dwóch porcji owoców na dzień i nie traktować ich nigdy jako przekąskę między posiłkami, ale wkomponowywać je w swój jadłospis. Dobrze jest łączyć owoce z orzechami lub nasionami,ponieważ zawarte w nich tłuszcze będą spowalniać opróżnianie żołądka i zmniejszać skok glukozy. [16]
Bardzo korzystnym zjawiskiem jest powstawanie skrobi opornej w produktach zbożowych po ich ugotowaniu i ostudzeniu. Ugotowany ryż czy makaron podczas schładzania zmienia swoją strukturę i zwiększa zawartość skrobi opornej. Taka skrobia, jak sama nazwa wskazuje, jest oporna na działanie enzymów trawiennych. Trafia ona do jelita grubego i tam staje się pożywką dla korzystnej flory bakteryjnej. Dlatego też wszelkiego rodzaju sałatki na bazie zimnych kasz, ryżu czy makaronu będą bardzo dobrą formą posiłku. Również delikatne ogrzanie ich nie spowoduje degradacji skrobi opornej. [17]
Białko
Białko w diecie kobiety ciężarnej jest niezbędne do zapewnienia prawidłowego metabolizmu i budowy nowych tkanek oraz oczywiście do budowy nowego człowieka :)
W związku z tym, że węglowodany u kobiety z cukrzycą ciążową są ograniczone, należy zwiększyć zawartość białka w diecie - tak, aby kaloryczność diety była odpowiednia. Zaleca się około 1,3 grama dziennie na każdy kilogram masy ciała. Wracając do naszej przykładowej pacjentki o masie ciała 60 kg - w takim przypadku zapotrzebowanie na białko będzie wynosiło 78g. Takiej ilości dostarczą (wspólnie):
- opakowanie serka wiejskiego (200g),
- 5 łyżeczek hummusu (75g),
- kawałek piersi kurczaka (150g),
- 3 plastry wędzonego łososia (50g).
Ze źródeł białka kobieta ciężarna powinna wykluczyć surowe mięso, jaja i ryby (a więc także sushi!), niepasteryzowane mleko i sery z niego produkowane. Mogą one być źródłem bakterii chorobotwórczych, szczególnie niebezpiecznych dla dziecka.
Co będzie dobrym źródłem białka?
- chude mięso (kurczak, indyk, schab, wędliny drobiowe, polędwica);
- nabiał o niskiej zawartości tłuszczu (jogurt, kefir, maślanka, twarogi półtłuste, mozzarella light, ser feta półtłusty, okazjonalnie sery żółte - do 1 plasterka dziennie); uwaga - mleko nie jest zalecane, ponieważ nasila wyrzut insuliny;
- jaja (gotowane na miękko, na twardo, w postaci omletu, jajecznicy);
- ryby (za wyjątkiem tuńczyka i miecznika ze względu na akumulowane w nich metale ciężkie);
- nasiona roślin strączkowych (mogą być również z puszek, jednak wtedy dobrze jest dokładnie je opłukać i nie przechowywać w puszce po jej otwarciu). [12,13,18,19]
Tłuszcze
Tłuszcze w diecie przyszłej matki powinny dostarczać 20-30% dziennego zapotrzebowania energetycznego. Co to oznacza? Jeśli zapotrzebowanie kaloryczne naszej przykładowej ciężarnej w III trymestrze wynosi 2275 kcal, to tłuszcze powinny dostarczać 455-682 kcal. 1 gram tłuszczu dostarcza 9 kalorii, co daje nam około 51-76 g dziennie. Warto pamiętać, że produkty białkowe również dostarczają tłuszczu (np. w 100 g piersi kurczaka mamy prawie 3 g tłuszczu, a w 50 g łososia 6 g).
Jednak tłuszcze tłuszczom nierówne. Dobrymi ich źródłami będą oliwa z oliwek, olej rzepakowy, olej z wiesiołka, olej z orzechów włoskich i tłuszcze zawarte w orzechach (oczywiście niesolonych i nieprażonych).
Ponadto, dla przyszłej matki szczególnie ważne są kwasy tłuszczowe omega-3, na które zapotrzebowanie w ciąży wzrasta, a których nie jesteśmy w stanie syntetyzować w organizmie. Dostarczyć ich mogą tłuste ryby morskie, siemię lniane, orzechy włoskie, nasiona chia, olej rzepakowy i olej lniany. Zazwyczaj są one jednak suplementowane przez wszystkie kobiety ciężarne.
Tłuszcze pochodzące z mięs (wieprzowina), tłustych serów, smalcu oraz kwasy tłuszczowe typu trans (znajdujące się m.in. w chipsach, drożdżówkach i nadziewanych czekoladach) należy ograniczać, ponieważ niekorzystnie wpływają na rozwój dziecka i mogą nasilać stan zapalny. [12,13,20,21]
Co z pozostałymi aspektami diety?
Kobieta z cukrzycą ciążową powinna przestrzegać takich samych zaleceń, jak zdrowa ciężarna. Nie jest polecana również żadna dodatkowa suplementacja. [22]
Zgodnie z zaleceniami Polskiego Towarzystwa Diabetologicznego dopuszczone jest stosowanie przez kobiety ciężarne zamienników cukru (słodzików) poza sacharyną, która przechodzi przez łożysko, a jej wpływ na dziecko nie jest znany. [23]
Aktywność fizyczna przy cukrzycy ciążowej
Ani ciąża, ani nawet cukrzyca ciążowa nie jestprzeciwwskazaniem do aktywności fizycznej. Wręcz przeciwnie, wysiłek jest obok diety drugim, podstawowym elementem terapii cukrzycy ciążowej. Polecane są regularne spacery lub inna forma umiarkowanej aktywności. Ważne, żeby była systematyczna. Podczas aktywności dochodzi do transportu glukozy z krwi do mięśni, dzięki czemu zmniejsza się hiperglikemia. Dodatkowo dochodzi do zwiększenia wrażliwości mięśni na insulinę. W efekcie reguluje się poziom glukozy we krwi.
Jednak koniecznie należy pamiętać o tym, że przy cukrzycy ciężarnych występuje większe ryzyko spadku poziomu glukozy i hipoglikemii, dlatego zawsze podczas wysiłku fizycznego trzeba mieć przy sobie coś, co dostarczy nam cukrów prostych (i spowoduje szybkie podniesienie poziomu glukozy) - to może być np. mały kartonik soku czy cukierek. [24]
Regularna aktywność fizyczna (zarówno przed ciążą jak i w jej trakcie) może zapobiegać cukrzycy ciążowej. W jednym z badań wykazano, że kobiety ciężarne, które w pierwszych 20 tygodniach ciąży wykonywały jakąś rekreacyjną aktywność miały o około 50% mniejsze prawdopodobieństwo wystąpienia cukrzycy ciążowej. Jeszcze mniejsze ryzyko miały kobiety, które dodatkowo ćwiczyły przed ciążą. [25]
Polskie Towarzystwo Ginekologiczne zachęca kobiety ciężarne z cukrzycą do wykonywania specjalnych ćwiczeń gimnastycznych. Z kolei Amerykańskie Towarzystwo Ginekologiczne zaleca, aby co najmniej 4 dni w tygodniu (a najlepiej codziennie!) chodzić na spacer minimum 30 minutowy. Warto skonsultować ze swoim lekarzem, jaki rodzaj aktywności fizycznej będzie zalecany w naszym przypadku. [24,26,27,28,29]
Samokontrola przy cukrzycy ciążowej
Od momentu zdiagnozowania cukrzycy ciążowej, należy rozpocząć samokontrolę poziomów glukozy we krwi. Z łatwością można monitorować wartości glikemii w warunkach domowych przy użyciuglukometrów. Są to urządzenia, które badają poziom cukru z krwi włośniczkowej. Po nakłuciu opuszka palca nanosimy kroplę krwi na specjalny pasek, który wcześniej wprowadzamy do glukometru (paski są jednorazowe). Po kilku sekundach odczytujemy wynik.
Prawidłowe wartości powinny wynosić:

Pomiar glukozy w nocy ma na celu monitorowanie czy nie występuje nocna hipoglikemia - niebezpieczne obniżenie poziomu glukozy.
Kiedy włącza się insulinę? Jeśli mimo stosowania odpowiedniej diety poziom glukozy we krwi utrzymuje się na poziomie powyżej 150 mg/dl po posiłku.
Zwykle po porodzie wartości glukozy ulegają normalizacji, jednak zaleca się, aby kobiety po przebytej cukrzycy ciążowej wykonały ponownie OGTT 6-12 tygodni po porodzie i powtarzały badanie raz w roku oraz przed planowaną kolejną ciążą. [23]
Z gabinetu dietetyka
Dla zobrazowania przebiegu diagnostyki i postępowania w cukrzycy ciążowej wspomnę jedną z moich pacjentek, która zgłosiła się do gabinetu w 27 tygodniu ciąży. Jej masa ciała przed ciążą była prawidłowa, 54 kg przy wzroście 163 cm, co daje BMI = 20,3. W momencie wizyty pacjentka ważyła 65 kg (+ 11 kg).
Na podstawie testu OGTT została stwierdzona cukrzyca ciążowa, ponieważ w drugiej godzinie badania poziom glukozy wynosił 168 mg/dl (wynik na czczo i po pierwszej godzinie był prawidłowy). Pacjentka nie chorowała na cukrzycę w przeszłości, wszystkie pozostałe wyniki badań były w normie.
Po zebraniu wywiadu żywieniowego okazało się, że dotychczasowy sposób żywienia nie był najlepszy. Jadłospis obfitował w cukry proste - na śniadanie grzanka z kremem orzechowym lub owsianka z żurawiną czy rodzynkami. W ciągu dnia mało regularne posiłki, przeplatane podjadaniem słodkich przekąsek i piciem herbaty z dużą ilością miodu. Wieczorami podjadanie słonych przekąsek.
W takim wypadku już samo wprowadzenie prostych zmian w sposobie odżywiania (regularne, pełnowartościowe posiłki) przyniosło poprawę regulacji poziomu glukozy i nie było konieczności włączania insuliny.
Co możesz zrobić już dzisiaj?
Tak jak w przypadku większości zaburzeń metabolicznych, tak i w przypadku cukrzycy ciążowej - szczególnie ważna jest profilaktyka. Niezależnie czy jesteś w ciąży czy ją planujesz - zadbaj o swoje zdrowie.
Na wystąpienie cukrzycy ciążowej wpływa przede wszystkim:
- Nadmierna masa ciała przed ciążą.
- Brak aktywności fizycznej.
- Niewłaściwy sposób odżywiania, a zwłaszcza:
- brak regularnych posiłków,
- zbyt duża ilość cukrów prostych w diecie.
Popracuj nad tymi trzema punktami, a znacznie zmniejszysz ryzyko wystąpienia cukrzycy ciążowej.
Jeśli już zdiagnozowano u Ciebie cukrzycę, najlepiej skonsultuj się z dietetykiem specjalizującym się w tej dziedzinie. Poprowadzi Cię krok po kroku i pomoże ustabilizować gospodarkę węglowodanową.
Przede wszystkim - nie martw się. Pracując z pacjentkami z cukrzycą ciążową zauważyłam, że już wdrożenie podstawowych zmian przynosi bardzo dobre efekty!
Piśmiennictwo:
- Cypryk K.: Cukrzyca ciążowa - rozpoznanie i leczenie. Ginekologia i Perinatologia Praktyczna 2016; 1(2): 41-44
- Łagoda K., Kobus G., Bachórzewska-Gajewska H.: Wpływ cukrzycy ciążowej na rozwój płodu i noworodka. Endokrynologia, Otyłość i Zaburzenia Przemiany Materii 2008, tom 4, nr 4, 168-173
- Standardy Polskiego Towarzystwa Ginekologicznego postępowania u kobiet z cukrzycą - aktualizacja. Ginekol Pol. 6/2014, 85, 476-478
- Grzelak T., Janicka E., Kramkowska M.: Cukrzyca ciążowa - skutki niewyrównania i podstawy regulacji glikemii. Nowiny Lekarskie 2013, 82, 8, 163–169
- Wilczyński J., Dziatosz K.: Cukrzyca ciążowa - ryzyko dla matki i jej dziecka. Perinatologia, Neonatologia i Ginekologia, tom 2, zeszyt 2, 85-89, 2009
- Malinowska-Polubiec A., Czajkowski K., Sotowska A. i wsp.: Zgony okołoporodowe i wady wrodzone w ciąży powikłanej cukrzycą ciążową. Perinatologia, Neonatologia i Ginekologia, tom 1, zeszyt 3, 169-174, 2008
- Czupryniak L., Strojek K.: Diabetologia 2017. Via Medica, Gdańsk 2017
- Czupryniak L., Zozulińska-Ziółkiewicz D. - Repetytorium z diabetologii. Via Medica, Gdańsk 2017
- Brzozowska M., Bieniek E., Szosland K.: Gestational diabetes - is diet and insulin the only solution? Neuro Endocrinol Lett. 2017 Oct;38(5):311-315
- Coustan D.: Gestational diabetes mellitus. Clin Chem. 2013 Sep;59(9):1310-21
- Standardy Polskiego Towarzystwa Ginekologicznego postępowania u kobiet z cukrzycą. Ginekol. Pol. 6/2011, 474-479
- Słomko Z., Hasik J., Blumska-Hepner K. i wsp.: Żywienie kobiet ciężarnych i karmiących. W: Żywienie człowieka zdrowego i chorego t.2. Pod red. Grzymisławski M., Gawęcki J., Wydawnictwo naukowe PWN, Warszawa 2012, 48-86
- Szostak-Węgierek D.: Zasady prawidłowego żywienia. Ciąża. W: Praktyczny podręcznik dietetyki. Pod red. Jarosz M., Warszawa 2010, 64-67
- Fowles E.: What’s a Pregnant Woman to Eat? A Review of Current USDA Dietary Guidelines and MyPyramid. JPE, 2006, 15, 4, 28,33
- http://www.wiml.waw.pl/obrazy/doc/2017/npz-indeks-glikemiczny.pdf
- Ostrowska J., Jeznach-Steinhagen A.: Czynniki wpływające na wartość indeksu glikemicznego oraz jego zastosowanie w leczeniu dietetycznym cukrzycy. Wybrane Problemy Kliniczne, Via Medica 2016
- Soral-Śmietana M.: Żywność, żywienie a zdrowie. Orkisz - zboże alternatywne. Instytut Rozrodu Zwierząt i Badań Żywności PAN w Olsztynie
- Wendołowicz A., Stefańska E., Ostrowska L.: Żywienie kobiet w okresie ciąży. MONZ, 2014, 20, 3, 341-345
- Świątkowska D.: Poradnik żywienia kobiet w ciąży. https://www.1000dni.pl/recipes/poradnik-zywienia-dla-kobiet-w-ciazy.pdf
- Koletzko B., Brenna T. i wsp.: Consensus Statement: Dietary fat intakes for pregnant and lactating women. BRIT J NUTR, 2007, 98, 873-877
- Coletta J., Bell S., Roman A.: Omega-3 Fatty Acids and Pregnancy. Obstet Gynecol, 2010, 3, 4, 163-171
- Banaś E.: Zasady suplementacji diety kobiet ciężarnych i karmiących piersią. ftp://ftp.polconsult.com.pl/Artykuly%20Naukowe/starsze/Suplementacja%20w%20ciazy%20-%20artykul%20dla%20kobiet.doc.
- Wender-Ożegowska E., Bomba-Opoń D., Brązert J. i wsp.: Standardy Polskiego Towarzystwa Ginekologów i Położników postępowania u kobiet z cukrzycą. Ginekologia i Perinatologia Praktyczna 2017, tom 2, nr 5
- Zalecenia kliniczne dotyczące postępowania u chorych na cukrzycę 2018. Stanowisko Polskiego Towarzystwa Diabetologicznego. Via Medica, Diabetologia Praktyczna 2018, tom 4, nr 1
- Dempsey J.C., Butler C.L., Williams M.A.: No need for a pregnant pause: physical activity may reduce the occurrence of gestational diabetes mellitus and preeclampsia. Exerc. Sports Sci. Rev., 2005, 33, 141-149.
- Dempsey J.C., Butler C.L., Sorensen T.K. et al.: A casecontrol study of maternal recreational physical activity and risk of gestational diabetes mellitus. Diabetes Res. Clin. Pract., 2004, 66(2), 203-215.
- Yu Y., Xie R., Shen C., Shu L.: Effect of exercise during pregnancy to prevent gestational diabetes mellitus: a systematic review and meta-analysis. J Matern Fetal Neonatal Med. 2018 Jun;31(12):1632-1637
- Mizgier M., Jarząbek-Bielecka G., Durkalec-Michalski K.: Rola aktywności fizycznej oraz masy ciała w etiopatogenezie oraz w profilaktyce występowania ciąży obciążonej cukrzycą. Nowiny Lekarskie 2009, 78, 5–6, 349–352
- Dąbrowski M., Pawluś D. Association of food choices during pregnancy with gestational diabetes mellitus. Clin Diabetol 2017; 6, 4: 131–135.